Mit dem Ziel, die Dokumentation der vielfältigen Manifestationen von chronischen Venenerkrankungen zu vereinheitlichen, wurde ein umfassendes Klassifikationssystem (CEAP) entwickelt. Die CEAP-Klassifikation wurde von einem internationalen Ad-hoc-Ausschuss des American Venous Forum (AVF) im Jahr 1994 erarbeitet und publiziert.
Seither ist sie weltweit der anerkannte Standard für die Klassifizierung von chronischen Venenleiden und ermöglicht den Vergleich von venösen Diagnosen und von Patientengruppen.
Die Grundlagen der CEAP beruhen auf einer Beschreibung der klinischen Veränderungen (C), der Ätiologie (E), der pathologischen anatomischen Venenveränderungen (A) und der zugrunde liegenden Pathophysiologie (P).
1) Klinische Einteilung
C0: keine sichtbaren oder tastbaren Zeichen einer Venenerkrankung
C1: Besenreiser oder retikuläre Varizen
C2: Krampfadern (Varizen)
C3: Ödem
C4a: Pigmentierung oder Ekzem
C4b: Lipodermatosklerose oder Atrophie blanche
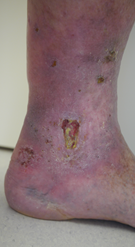
C5: abgeheiltes venöses Unterschenkelgeschwür (Ulcus cruris)
C6: aktives venöses Unterschenkelgeschwür (Ulcus cruris)
Die klinischen Stadien können mit subjektiven Symptomen (S) einhergehen oder asymptomatisch sein (A).
Zu den Symptomen gehören: Schmerzen, Spannungsgefühl, Schweregefühl, Schwellungsgefühl, Juckreiz, Muskelkrämpfe und andere Beschwerden, die auf venöse Dysfunktion zurückzuführen sind.
Ätiologie Klassifizierung
Ec: angeboren
Ep: primär
Es: sekundär
En: keine venöse Ursache nachweisbar
Anatomische Klassifikation
As: oberflächliche Venen
Ap: Perforansvenen
Ad: tiefe Venen
An: keine venösen Veränderungen nachweisbar
Pathophysiologie
Pr: Reflux
Po: Obstruktion
Pr,o: Reflux und Obstruktion
Pn: keine venöse Pathophysiologie nachweisbar
Entwickelt als eine Klassifikation, die sich im Laufe der Zeit weiterentwickeln sollte, erfolgte 2004 die erste Überarbeitung durch eine internationale Arbeitsgruppe unter der Schirmherrschaft des AVF.
2) Das überarbeitete Dokument behält die grundlegenden CEAP-Kategorien bei, verbessert aber die zugrunde liegenden Details. Um den breiteren Einsatz in der täglichen Praxis zu fördern, wurde darüber hinaus, eine verkürzte Version, oder “Basis-CEAP” als Alternative zum umfassenden CEAP erstellt.
3) Prof. Jean-François Uhl und SIGVARIS haben das “CEAP Spiel” entwickelt, um Ärzte beim optimalen Einsatz des CEAP Systems zu unterstützen. Verfügbar in Englisch und Französisch. Bitte nutzen Sie das Kontaktformular, um ein kostenloses Exemplar der CD zu erhalten.
(1) Porter JM, Moneta GL. Reporting standards in venous disease: an update. International Consensus Committee on Chronic Venous Disease. J Vasc Surg 1995;21:635-45
(2) Eklof B, Rutherford RB, Bergan JJ, Carpentier PH, Glovicski P, Kistner RL, et al. Revision of the CEAP classification for chronic venous disorders: consensus statement. J Vasc Sur 2004;40:1248-52
(3) Meissner et al. Primary chronic venous disorders. J Vasc Surg 2007;46:54S-67S
Autor: Sigvaris GmbH, Memmingen

http://www.sigvaris.com
Adresse:
Dr.-Karl-Lenz-Strasse 35, 87700 Memmingen


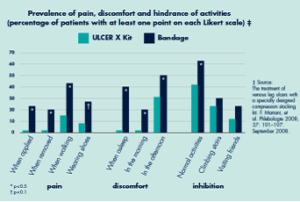
 getragen. Die glatte, besonders gleitfähige Oberfläche im Fuss- und Fersenbereich erleichtert das Anziehen des Überziehstrumpfes.
getragen. Die glatte, besonders gleitfähige Oberfläche im Fuss- und Fersenbereich erleichtert das Anziehen des Überziehstrumpfes.


